ABPA: allergic bronchopulmonary aspergillosis
1. Corticoïdes long court
Ou
2. Corticoïdes forte dose 3j/mois 3 à 5 mois
Ou
3. Anti-IgE réservés à l'asthme sévère
Chlamydia
Tableaux du nouveau-né
SDD: granulaire. Symétrique. Vol diminué
PIE: linéaire
Hémorragie alv: floue asymétrique
TTN: symétrique vol augmenté
BPD: bulleux
Artère pulmonaire unique
Idem avec foie
Hypoplasie pulmonaire
1.2.392.200036.9125.9.0.219112392.12065024.966375954
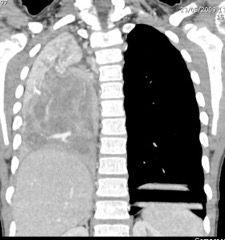
- CE ? Non car par d’effet de masse et déjà là 6 mois plutôt donc surinfecté depuis et condensé avec bronchiectasies
- HYPOPLASIE PULM car impression d’asymétrie avec attraction du médiastin vers la gauche et effondrement gril supérieur gh
DIAGN: CT +C
Si CE => bascule médiastinale vers la droite en expiration
Si hypoplasie => pas de mouvement pulmonaire gauche en inspiration
Maturation pulmonaire
2 cures de célestone à 24 heures d’intervalle puis 5 à 10 jours avant accouchement et à la période idéale.
post nat: surfactant
Si HTAP (préma, SFA): NO quand intubé puis viagra relai PO
si CA perméable (shunt dt-gh => surcharge coeur Gh): ibuprofène (inhibiteur prostaglandines)
Lésions pulmonaires à régression rapide
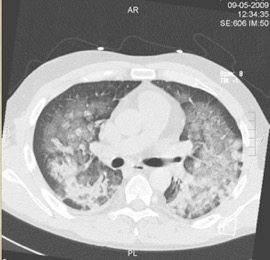
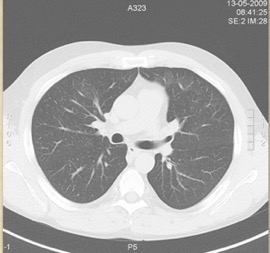 Il s’agit d’une hémorragie ou d’un oedème pulmonaire(exsudatif)
Il s’agit d’une hémorragie ou d’un oedème pulmonaire(exsudatif)Ce dernier se normalise en 48-72 heures!!! syndrome de Mendelson)
Si il persiste au delà, il s’agit d’un ARDS caractérisé par des lésions inflammatoires stables dans le temps
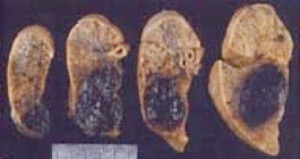
malformations adénomatoïdes kystiques du poumon
Introduction
rares
25% des lésions congénitales des poumons
71% des malformations pulmonaires diagnostiquées
in utero.
Rappel
1. Physiopathologie
Elle résulte de l'échec à un stade précoce du parenchyme pulmonaire à induire une différentiation broncho-alvéolaire.
Un groupe de cellules épithéliales se sépare du bourgeon trachéal ou pulmonaire et ne peut subir l'interaction normale avec le mésenchyme bdu médiastin primitif (qui contribue à la différentiation de l'épithélium pulmonaire et à la morphogénèse de l'arbre bronchique)
Si la séparation est très précoce, elle aboutira à un kyste bronchogénique.
Si cette séparation est plus tardive, elle sera à l'origine d'une séquestration (extra- ou intra-lobaire).
Si le mésenchyme est anormal, il induit une prolifération des structures bronchiques, sans formation d'alvéoles, ce qui correspond à la MAKP.
2. Anatomie Pathologique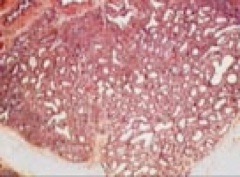
La MAKP est une malformation hamartomateuse
•aspect adénomatoïde formant des kystes communiquants à épithélium cubique et cilié pseudo stratifié,
•aspect polypoïde de la muqueuse
•absence de cartilage,
•cellules muqueuses regroupées sur la paroi des kystes ou en glandes à proximité des pseudo-alvéoles
- •absence d'inflammation.
Classification anatomo-pathologique macroscopiques:
- •Type I : macrokystique : présence d'un ou plusieurs kystes à paroi fine,
- •Type II : présence de nombreux kystes de moins de 1 centimètre de diamètre,
- •Type III : microkystique.
La MAKP est une malformation segmentaire :
peut affecter 1 ou plusieurs segments pulmonaires mais le plus souvent unilobaire, classiquement dans le LIG
Rarement bilatérale.
Elle communique avec l'arbre bronchique.
Sa vascularisation est d'origine pulmonaire.
Aspects échographiques
deux catégories :
- •macrokystique (plusieurs kystes supérieur ou égal à 5 mm)
59 % des MAKP
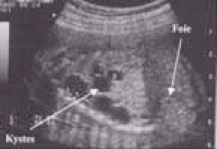
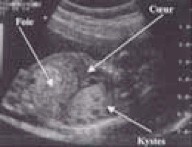
•microkystique (inférieur à 5 mm, hyperéchogène) 41 % des cas.
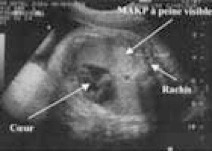
Le doppler couleur ne retrouve pas de flux à l'intérieur de ces kystes.
refoulement du médiastin avec déviation, voire une compression du cœur
Eversion du diaphragme
hydramnios
hypoplasie du poumon sain.
Malformations associées
- •rénales (agénésie rénale bilatérale, dysplasie multikystique),
- •cardiaques (tronc artériel commun, tétralogie de Fallot, CIV),
- •digestives (atrésie duodénale, jéjunale, imperforation anale, omphalocèle),
- •thoraciques (hernie diaphragmatique, séquestration pulmonaire),
- •faciales (fente).
diagnostics différentiels
Atélectasie transitoire : hyperéchogéne simulant une MAKP microkystique.
Séquestration pulmonaire : vascularisation par une artère aberrante naissant de l'aorte.
Masse hyperéchogène siègeant dans le base pulmonaire. Triangulaire si extra-lobaire, ronde si intra-lobaire.
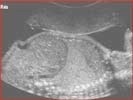
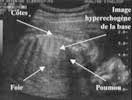
Hernie diaphragmatique : simule une MAKP macrokystique
Kyste bronchogénique : situé plus au centre du thorax que la MAK
Tératome intrathoracique
Kyste neuro-entérique
Lymphangiome kystique thoracique
Kyste pleuro-péricardique
évolution
Anasarque par altérations hémodynamiques liées par l'obstacle au retour veineux et par la compression cardiaque qu'induit le volume de la tumeur
Hydramnios diminution de la déglutition fœtale par compression œsophagienne et avec une augmentation des sécrétions pulmonaires par la MAKP
Hypoplasie pulmonaire compression par la MAKP
Disparition ou régression 6 à 11 % des cas.
Conduite à tenir
Sommaire pastedGraphic
Prénatale
surveillance
Post natale
chirurgicale rapide si détresse respiratoire (segmentectomie, lobectomie).
bilan morphologique post-natal Rx CT
Chir avant 2 ans, car le poumon sain pourra encore se développer????
Pronostic
A long terme Le pronostic à long terme des MAKP est bon
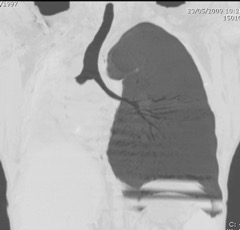
Séquestration pulmonaire
Anomalie congénitale rare « broncho-pneumo-vasculo-phréno-digestive » donnant naissance à un territoire non fonctionnel dont la vascularisation est assurée par une branche d’artère non pas pulmonaire mais systémique et dont la ventilation est absente.
A: 67% Aorte th 18% Aorte Abdo 9% trnc coeliaque
V: 23% azygos 64% pulm
Elle peut être intra- ou extra-lobaire (pfs sous-diaph) selon que son enveloppe pleurale est en continuité ou non avec celle du reste du poumon. 75 % des séquestrations sont intra-lobaires.
Dans 2/3 des cas, elle survient à gauche.
CLIN: Asymptomatique
infections à répétition
hémoptysie.
CT: masse rehaussée A et V. DD: MAKP: difficile.
TRT: chirurgie exérèse ou embolisation par coils du pédicule artériel (contrôle CT à 13 mois)
uniquement en cas de troubles hémodynamiques car peut régresser spontanéement
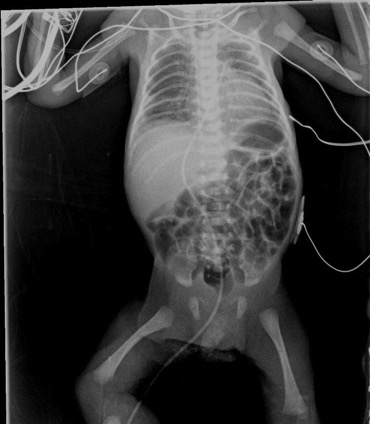
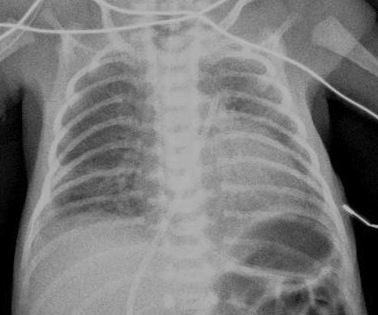
Poumon blanc
Masse polycyclique hilaire droite avec stop bronchique net, refoulant les vaisseaux, atélectasie du poumon droit
Tuberculose, pseudotumeur, blastome???? Bientôt biopsié. Asuivre....;
: lésion maligne hémorragique à la biopsie: rhabdomyosarcome?
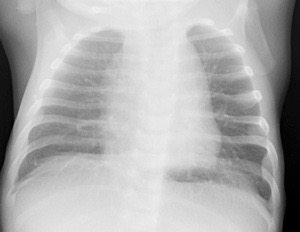
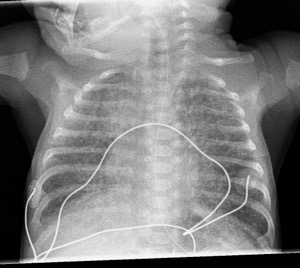


Maladie de Rendu-Osler
ADOLESCENTE
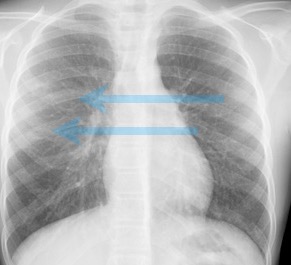
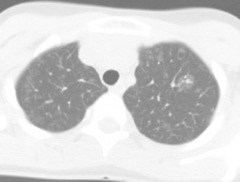
télangiectasies pulmonaires multiples.
Trt: embolisation préventive.
CRITERE: artère > 3mm.
RR abcès cérébraux, pulmonaires,
hépatiqueS
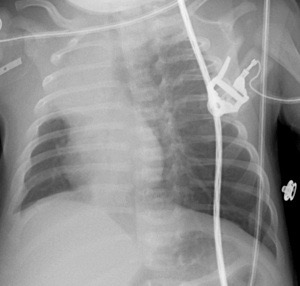
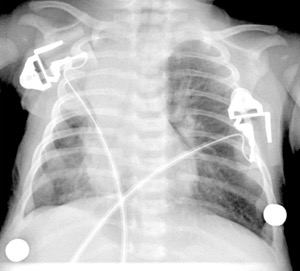
Détresses respiratoires
Elles sont explorées par CLIN BIO Rx US cardio
TET: niveau D1-D3 car RR atélectasie
VVC: jct VCS - OD (deux clichés avec bras levé pour déplacement d’un KT sous clavier)
KT V OMBIL: sus D10 ou sous L3 sinon pas sûr
Complic:
- 1.PNO: antérieur (si doute: DL ou US) compressif si déviation médiastin
- 2.KT ART: longe le bord G du rachis
- 3.Perfusothorax (poumon voilé avec KT mal mis)
=> poumon opaque à grand volume, hydropnth
- 4.PNM: souligne bords du coeur et souvent arrêté par le thymus
(images en ailes).
- 5.PNP: autour coeur
- 6.EMPHYSEME INTERSTITIEL: aspect petites bulles peribronchovasc (TRT par V select)
DR MEDICALES
- 1.DR TRANSITOIRE: Vol N / Scissurite
- 2.MMH: Vol petit / préma / (collapsus alv.)
- 3.PNEUMONIE: Vol. N / chute transparence ou réticulonod / Bact le plus souvent (E.coli/ sterpto)
- 4.INHAL MECONIUM: Vol grand / à terme ou post terme/ opacité+atélectasie (Bronchiolite like)
- 1.granité
- 2.reticulo-granité, limites médiastin OK
- 3.Transparence↓ BgAé limites médiastin floues
- 4.Poumon blanc
DD: RVPA: signes Rx mimant une pneumonie.
DR CHIRURGICALES
- 1.MAKP: type 1 : +compressive
- type 2 (images kystiquesavecpossibles niveaux, opacités)
- 2.Hernie diaphr
- 3.Emph lobaire géant
- 4.Emph obstructif : APGA sling ou kyste bronchogénique
Pneumopathies infiltratives
DEF: ILD > 3mois
CLIN: toux 80% dyspnée 76% crépitants 44% retard P/T 33% Fièvre 20%
EXAM: pHmétrie / génétique / bilan immuno / OED / fibroscopie / LBA
Rx: HRCT C+ si doute BBS MIP micronod
mIP clarté (bronchodysplasie)
SEMIO (WEBB)
Epaississement de l’interstitium peribronchovasculaire
régulier: Oedème pulmonaire
irrégulier: BBS, Lymphangite carcinomateuse
Epaississement des septa interlobulaires: BBS, patho lymph, Oe pulm (par résorption), fibrose pulm
Epaississement de l’interstitium intralobulaire: fibrose, patho alv avec résorption (hémorr, Oe, Lite C.)
Micronodules Aléatoire: hématogène
Perilymph
Centrolob (flou)
Opacité en VD n'efface pas les Vx: OE pulm, patho alv, patho interstitelle (pas spécifique)
Condensation
Clarté: Kyste (paroi <2mm)
Emphysème (ex Emphysème lobaire géant avec triangle condensé du reste )
Fibrose
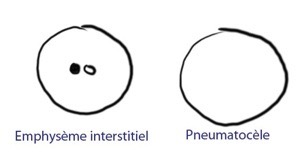
Cavité, pneumatocèle, niche kystique
Exemple de pathologie
AAE (oiseaux) CT: micronodules centrolob VD trapping
LIP: CT: micronodules centrolob nodules sous pleuraux VD
BBS: CT: micronodules periph et periBrVx Ap+ compressive VD
Surcharge (Nieman Pick/ Gaucher) CT: micronodules epaiss septa interlob VD
LYMPHANGITE CARCI CT: epaiss septa interlob
LYMPHANGIOMATOSE: CT epaiss septa interlob et periBrVx Epanch pleural
GORAM: CT: epaiss periBrVx Epanch pleural atteinte vertébrale
HCL: CT: kystes micronodules DD: LAMM fille peripubère
Pnthorax DD: phacomatose: only kystes (lésions peau)
PAPILLOMATOSE: CT: masses condensantes nodulaires excavées
bourneville CT: AML rein + LAMM pulm
HEMOSIDEROSE CT: VD avec Hb=6g
DYSPLASIE BRONCHOPULMONAIRE:
CT: patchwork de mosaïque de perfusion opacités triang sspleurale
distension pseudo-kystique septa epaissis
PNEUMOPATHIES IDIOPATHIQUES
MMH génétiques (mutation protéine spécifique du Sf)
CT: poumon dense (VD diffus) puis apparition de 2-3 kystes (12mois)
puis nombre kystes ↑ puis fibrose
MUTATION TTFM DR + hypothyroïdie + kystes
Au bilan, classification évolue vers une spécificité pédiatrique et non plus une copie adulte selon histologie.
Surcharge pulmonaire du nouveau-né
Dd strepto et poumon mouillée = CRP. Ex Wiesen effacement des bords du cœur
Voussure diaphragmatique
Transitoire.

Maladie à membranes hyalines
II bronchogramme
III vaisseaux non distingués
IV médiastin non distingué
Les cavités rénales gauches ont un bord supérieur plan car le groupe supérieur n’est pas opacifié ainsi que uretère implanté plus bas non opacifié! (aspect en fleur fanée)
Donc uretère inférieur refluant et supérieur obstructif
Rappel sur le surfactant
Complexe lipoproteique 90% lipides et 10% protéines

SYNTH: par PnC II : précurseur=glycogène => phospholip
dès la 24sem. fonctionnel à 35-36sem.
MMH vrai exclusivement chez prématurés.
Inclusions lamellaires IC =>feuillets=>myéline tubulaire
(hypophase)=>multicouche (surface)
Recyclage (50% chez ad contre 90% NN => 1-2 doses MAX car réutilisé!!!
➹ par glucocorticoïdes (trt mère)
➷ par insuline (mère diab) et testo (touche plus les garçons)
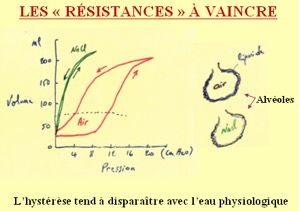
ROLE: pour gonfler un poumon, il faut vaincre deux
forces : Ts et Fr élastiques

Sans Sf, CRF = 0 (rétraction complète) et POA
(P ouverture alv) ↑ ↑ ↑
- 1.diminuer Ts
- 2.Anti Oedème => donner très vite en cas de MMH avant inflamm
PROT: SP-A SP-B SP-C SP-D leur rôle est de stabiliser le Sf et rôle immun
NB: déficit congén => pseudo MMH incurable => ✝
CLD, chronic lung disease, dysplasie bronchopulmonaire
critères diagnostiques:
Besoins d'O2 > 21j de vie avec traduction
radiologique persistante (poumon sale)

ex:
Marco 23/10/2011
dysplasie bronchopulmonaires par lésions hyperbare
rechercher la date de naissance puis d'extubation

CT de la DBP
La dysplasie broncho-pulmonaire correspond à une anomalie de développement de l'ensemble des tissus composant les poumons. La bronchodysplasie, au sens strict du terme, est le résultat de l'évolution de la dysplasie broncho-pulmonaire avec nécrose bronchique (CLD: chronic lung disease).
15 à 20 % des cas évoluent défavorablement.
Etiologie:
- maladie des membranes hyalines
- prématurés (50 % des prématurés de moins de 28 semaines)
- et leur traitement!!! ventilation mécanique et oxygénothérapie.
mécanisme:
granulome proliférant dans la paroi de la bronchiole => obstruction, recrutement alvéolaire, fco anormale alors que poumon reste d’abord normal
Clinique:
Dyspnée
Affection pulmonaire à Chlamydia : mime 1 dysplasie broncho-pulmonaire mais présente dès la naissance !
les infections à chlamidia arrive tôt, avant 17e jour
Complications:
infections broncho-pulmonaires et ORL
DCD
troubles gastro-intestinaux (régurgitations, vomissements, reflux gastro-oesophagien, fausses routes)
retard P/T et psychomoteur.
CT: pathologie infiltrative chronique diffuse
Précoce:
- •épaississement de l'interstitium péri bronchique et interlobulaire
- •bandes parenchymateuses sous-pleurales
- •Zones d'hyperaération et d'atélectasies. Chez la plupart des enfants survivants, et les signes radiologiques
- •Perfusion en mosaïque lié à un « trappage » expiratoire,
- •bandes parenchymateuses
- •épaississement des septa interlobulaires
- •Opacités sous-pleurales cunéiformes
Emphysème interstitiel
EI est irrégulier et long grossièrement les bronches
BGAé est régulier et précis
Sur bronche bouchée
Sur pneumothorax

DD pneumatocèle: présence ici de artère
et bronchiole au centre
Bronchiolite
- petites bandes d'atélectasies
- aspect hyperinflatoire
- rien
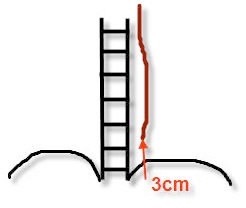
Sonde de pHmétrie
Plutôt que le repère vertébral, il est préférable de considérer la distance au cardia: 3cm.

Foyer pulmonaire

2. PIEGE FREQUENT: cliché pris en hyperlordose (enfant mal tenu) => Vx du hile rencontrent le bord droit du coeur => signe de la silhouette => effacement comme foyer LM!!!
3. VIRUS infiltrent classiquement en périhilaire
4. Horizontalisation costale = bon critère d'inspiration correcte chez l'enfant et bombement pleural intercostal
4h pour image pneumonie RX après début température
Pneumothorax
Chez NN le pnth est antérieur
SIGNES US
- Absence de glissement pulmonaire (surtout vu en sagit latéral car plus mobile là)
- Présence du point pulmonaire (limite)
- Présence d’artéfact parallèle de répétition (généré par l’air)
- Absence d’artéfact en queue de comète (généré par le poumon)
Le péritoine peut aussi être détecté.
Trauma cartilage costal
pas d’activité doppler
graisse légèrement infiltrée
cartilage chondrosternal irrégulier
cheminée liquide épais vers la profondeur
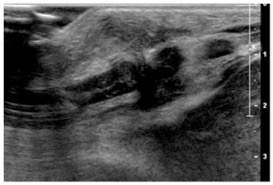
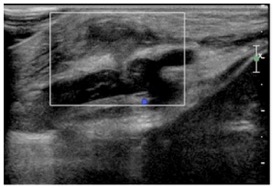
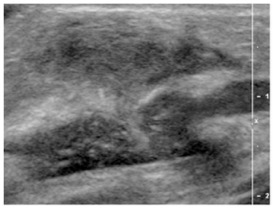
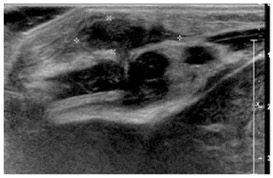
ATTENTION : TRAUMA CARTILAGE MIME TUMEUR
tumeur peut apparaître rapidement chez les enfants!!!!
donc pas argument de bénignité!!!!
Technique échographique
Outre le classique épanchement, l'US peut montrer: (12=5)
- une condensation pulmonaire sous-jacente +/- bronchogramme aérique

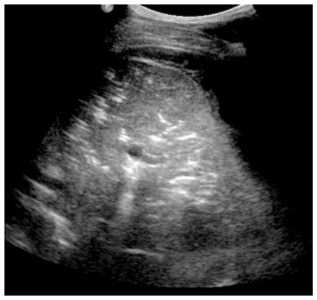
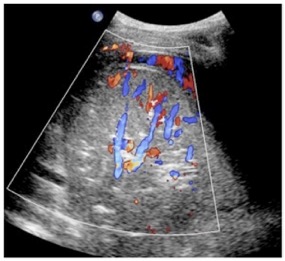
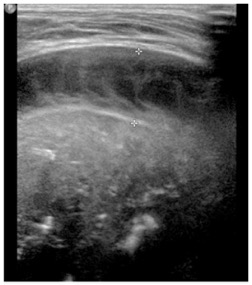
- réaction pleurale engaînante fibrineuse (nid abeille)=> injecter urokinase si PCT